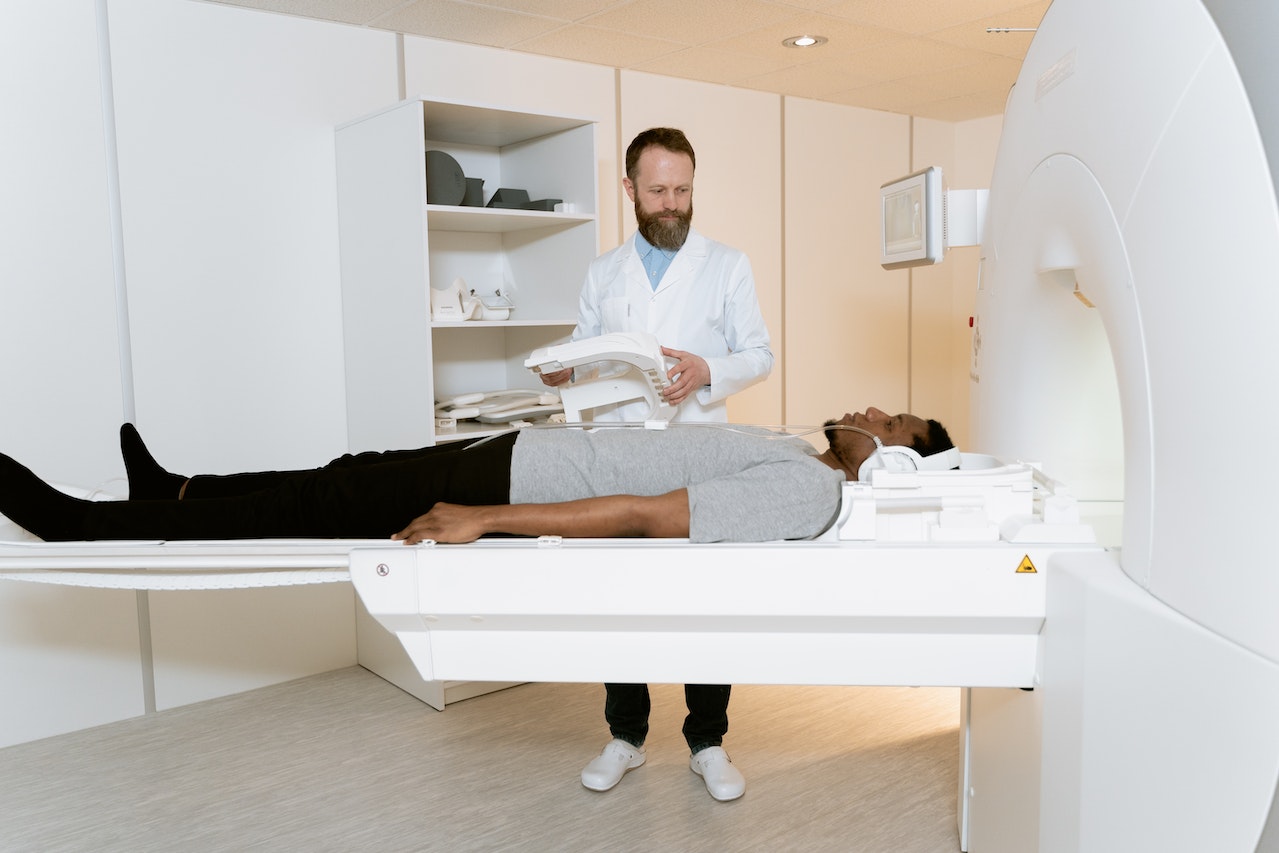
Todo lo que tienes que saber antes de realizarte tu primer TAC
Tomografía Computarizada
Una «tomografía computarizada» (TC) o «tomografía axial computarizada» (TAC) es una herramienta diagnóstica de gran utilidad para detectar enfermedades y lesiones. Emplea una serie de radiografías y un ordenador para producir una imagen tridimensional de tejidos blandos y huesos. Tener tu primer TAC es una forma indolora y no invasiva para que tu médico pueda diagnosticar problemas de salud. Se suelen realizar tanto en hospitales como en centros imageneológicos.
¿Qué es un TAC?
Los profesionales médicos utilizan tomografías computarizadas, también conocidas por las siglas TC o TAC, para estudiar el interior de tu organismo. Un TAC emplea radiografías y un ordenador para producir imágenes de una sección transversal de tu cuerpo. Toma muchas imágenes que muestran finos «cortes» de tus huesos, músculos, órganos y vasos sanguíneos para que tu médico pueda observar tu cuerpo en detalle.
Las máquinas de rayos X convencionales utilizan un tubo fijo para tomar una radiografía de un punto en concreto. Conforme los rayos X viajan a través de tu cuerpo, son absorbidos en diferente medida por los diferentes tejidos de tu organismo. Los tejidos de mayor densidad dejan una mayor marca en blanco sobre el fondo negro de la película de la radiografía. Las radiografías, sin embargo, producen imágenes bidimensionales. Las tomografías computarizadas utilizan un tubo con forma de donut que hace girar los rayos X alrededor de todo tu cuerpo. La información que se logra capturar así proporciona una imagen detallada del interior de tu cuerpo en tres dimensiones.
¿Es lo mismo un TC que un TAC?
Ambos describen el mismo proceso imagenológico. TAC son las siglas de «tomografía axial computarizada».
¿Qué es un TAC con contraste?
En algunas ocasiones, es necesario utilizar un medio de contraste. Este medio es una especie de «tinte» que resalta algunas partes de tu cuerpo para mejorar la imagen. Se puede beber o se puede introducir mediante inyección intravenosa en función del tipo del TAC y del motivo por el que se vaya a realizar. El medio de contraste se elimina del organismo a través de la orina. Al principio más rápidamente y luego lentamente durante las próximas 24 horas.
¿Cómo me preparo para mi primer TAC?
Tu médico te dará instrucciones sobre cómo prepararte para tu TAC. El mismo día de la prueba deberías prestar atención a lo siguiente:
- La llegada: deberías intentar llegar con tiempo en función de las instrucciones de tu médico. Llegar con tiempo evita que haya retrasos.
- Tu dieta: evita comer o beber durante las horas previas a la prueba.
- Tu medicación: pregunta a tu médico si deberías tomarte tu medicación antes del TAC.
- Tu confort: procura llevar vestimenta cómoda. Puede que tengas que cambiarte de ropa y ponerte una bata de hospital para la prueba, además de tener que quitarte tu reloj y tus joyas, incluido cualquier piercing que se pueda quitar con facilidad. Esto también incluye dentaduras y audífonos. Las cremalleras y cualquier objeto de metal pueden entorpecer las radiografías.
Si tu TAC precisa de contraste, tu médico te indicará cómo prepararte:
- Análisis de sangre: puede que sea necesario hacerse una analítica antes de tu TAC para elegir el contraste adecuado.
- Restricciones de dieta: tendrás que prestar atención a lo que comes durante las cuatro horas previas a la prueba. Tomar líquidos transparentes ayuda a evitar las náuseas que pueda causar el contraste. Puedes tomar caldos, té o café solo, jugo de fruta colado, gelatina sin sabor y refrescos como ginger-ale.
- Medicamentos para alergias: si eres alérgico al medio de contraste (ya que contiene yodo) puede que tengas que tomarte medicación esteroide la noche del día anterior a la prueba y la misma mañana del día de la prueba junto con un antihistamínico, como el Benadryl, antes de la prueba. Los medios de contraste para las resonancias magnéticas y las tomografías computarizadas son diferentes. Ser alérgico a uno no significa ser alérgico al otro.
- Preparar la solución: debes tomarte la solución con el contraste tal y como te indiqué el técnico o la enfermera encargada del TAC.
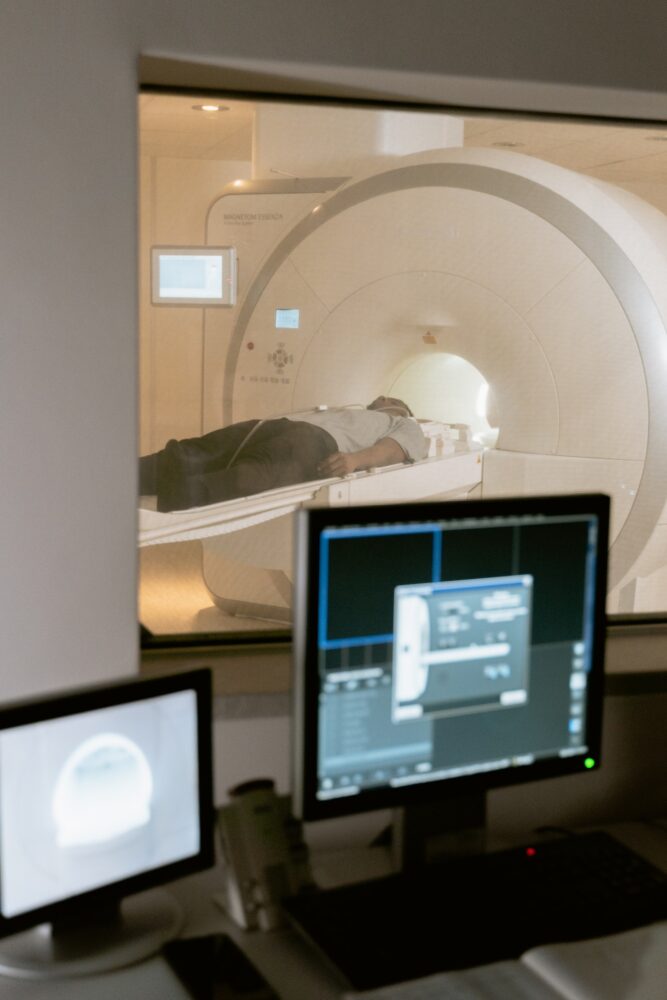
¿Qué ocurre durante la prueba de mi primer TAC?
Durante la prueba tendrás que tumbarte en una mesa (similar a una camilla). Si hace falta un medio de contraste para tu TAC, se te introducirá por inyección intravenosa. Puede que notes como el contraste se desplaza por tu cuerpo y te puede dejar un sabor metálico en la boca.
Cuando el escaneo comienza:
- La camilla se desplaza lentamente a través del escáner con forma de donut. Cuando esto ocurra tienes que procurar quedarte tan quieto como sea posible para evitar que la imagen se desenfoque.
- El escáner toma imágenes de la zona que tu médico necesite observar. A diferencia de una resonancia magnética, el TAC es prácticamente silencioso.
- Cuando la prueba termina, la camilla sale del escáner.
¿Cuánto dura la prueba?
Normalmente deberías organizarte para estar al menos una hora en el hospital. La mayoría de ese tiempo va destinado a preparar la prueba. La prueba en sí dura entre 10 y 30 minutos más o menos. Por regla general, puedes seguir con tus cosas en cuanto tu médico lo considere adecuado, lo que significa esperar a que acabe la prueba y que se verifique que las imágenes son nítidas.
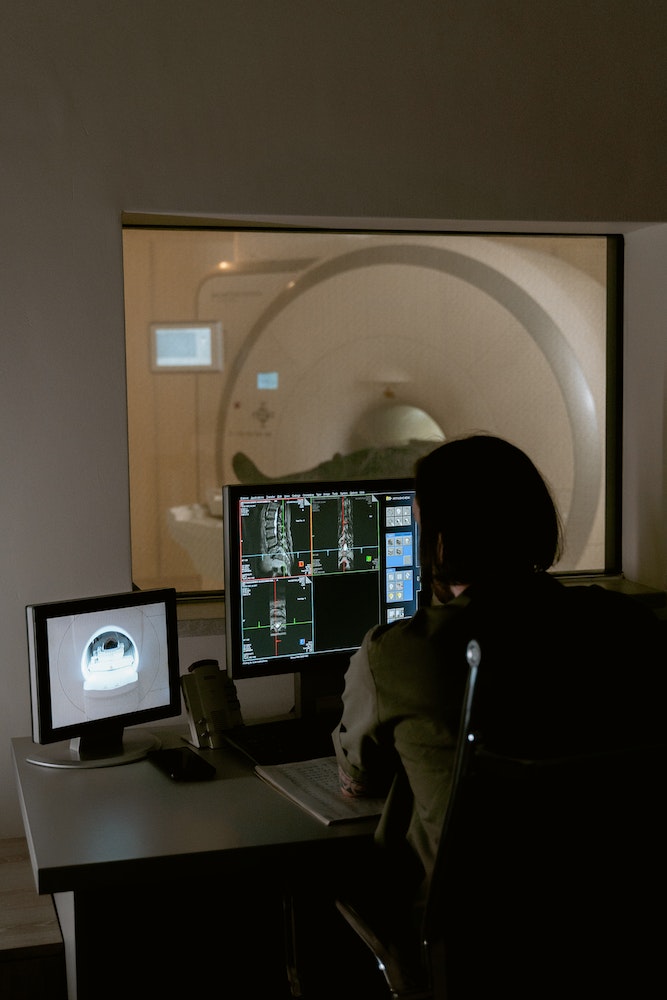
¿Cuánto se tarda en conseguir los resultados?
Los resultados de un TAC tardan 24 horas. Un radiólogo, el médico que se especializa en interpretar imágenes radiológicas como las tomografías computarizadas, comprueba tu TAC y prepara un informe al respecto. En situaciones de emergencia, los resultados están listos en menos de una hora.
Una vez que el radiólogo haya examinado los resultados junto con tu médico, tendrás otra cita o recibirás una llamada telefónica para que tu médico te informe sobre los resultados.
¿Qué muestra mi primer TAC?
Tu médico mandará que se te haga un TAC para poder diagnosticar tu estado de salud. La prueba permite examinar huesos, órganos y otros tejidos blandos, vasos sanguíneos y cualquier bulto sospechoso de cerca. Un TAC puede identificar:
- Determinados tipos de cáncer y tumores benignos (no cancerosos).
- Fracturas (huesos rotos).
- Enfermedades cardiovasculares.
- Coágulos de sangre.
- Trastornos intestinales (obstrucciones o la enfermedad de Crohn)
- Enfermedades y lesiones cerebrales y de la columna vertebral.
- Hemorragias internas.
También es posible ver órganos y tejidos mediante una radiografía. Sin embargo, en las radiografías las estructuras corporales se solapan, lo que dificulta poder ver todo a la vez. Un TAC muestra los espacios entre los órganos con más claridad.
¿Es un TAC seguro?
Por lo general, las tomografías computarizadas son seguras. Igual para los niños. Aunque para ellos, el técnico a cargo del escáner de tomografía debe ajustar la maquinaría para reducir el nivel de radiación al que se expone el menor.
Las tomografías computarizadas, como otros medios de diagnóstico, utilizan una pequeña cantidad de radiación ionizante para tomar la imagen. Algunos riesgos asociados con esta prueba incluyen:
- Riesgo de cáncer: todas las técnicas imagenológicas que usan radiación, como las radiografías, aumentan ligeramente la posibilidad de desarrollar un cáncer. La diferencia es demasiado pequeña como para ser medida de manera efectiva.
- Reacciones alérgicas: en ocasiones, algunos pacientes tienen reacciones alérgicas más serias al medio de contraste.
Si te preocupan los riesgos de un TAC, habla con tu médico. Puedes tratar lo que te preocupa y te puede informar para ayudarte a tomar una decisión al respecto.
¿Puedo hacerme mi primer TAC si estoy embarazada?
Si estás embarazada o crees estarlo, deberías hablar con el técnico encargado del TAC. Las tomografías computarizadas de la pelvis y del abdomen pueden exponer al bebé a radiación, aunque no sea suficiente como para causarle daño. Un TAC de cualquier otra parte del cuerpo no pone a tu bebé en peligro.
Nuestro punto de vista
Las tomografías computarizadas son una herramienta de diagnóstico excelente. Puede que te preocupe cuando tu médico te manda un TAC, pero es una prueba segura, indolora, no invasiva y con pocos riesgos. A cambio, permite diagnosticar con precisión cualquier cuestión de salud para que se pueda proporcionar el tratamiento adecuado. Habla con tu médico sobre lo que te preocupe y baraja otras pruebas.

Esguince de rodilla: síntomas, tratamiento y recuperación
Un esguince de rodilla ocurre cuando uno o varios de los ligamentos de esta área se encuentran lesionados. Unos de los motivos más comunes que ocasiona este problema es una torsión o flexión de la rodilla cuando el pie se encuentra apoyado firmemente en el suelo. Por otro lado, un golpe directo en cualquier área de la rodilla también puede ocasionar un esguince.
Identificar los síntomas, el grado del esguince y el tratamiento que se debe realizar para tratar la lesión en la rodilla es fundamental para mejorar la salud del paciente.
Esguince de rodilla síntomas y tratamiento
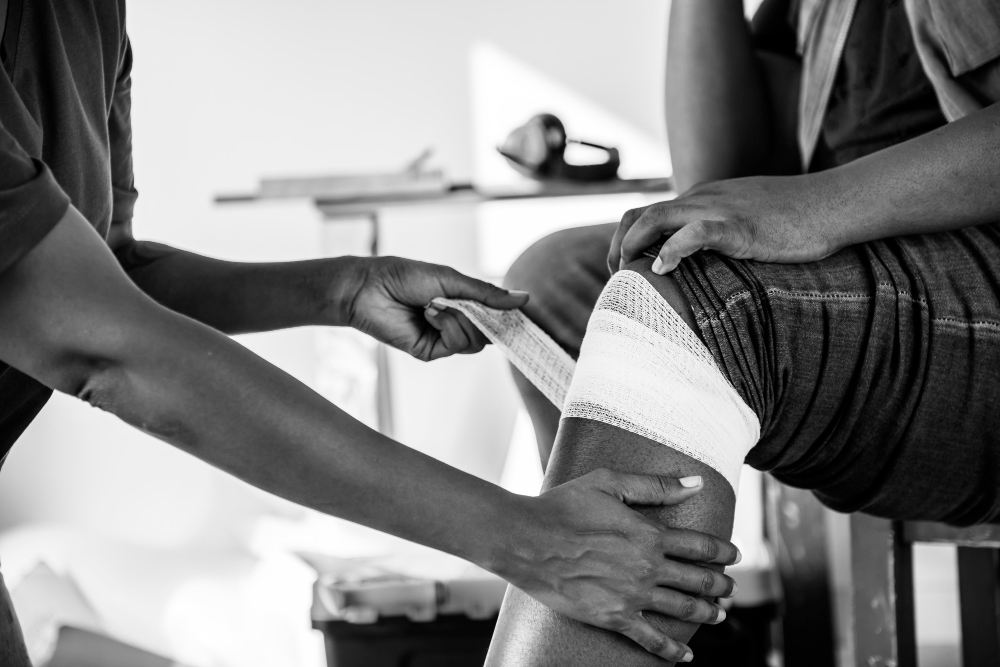
Síntomas
Los síntomas que se detectan al tener un esguince de rodilla son:
- Dificultad para caminar.
- Dolor al tocar el área lesionada o al caminar.
- Una inflamación y enrojecimiento en la rodilla.
- Mayor dificultad para mover la articulación.
- Se escucha un crujido en la rodilla cuando ocurre la lesión.
- Ocurre un moretón en el área lesionada lo que muestra una hemorragia interna.
Asimismo, luego se debe evaluar cuál es el grado de esguince que tuvo la persona:
- Grado I: El dolor no es muy intenso, pero ocurre una pequeña inflamación en el área. Se produce cuando hay un estiramiento o desgarre en algunas fibras del ligamento.
- Grado II: El dolor suele ser intenso y se reduce la movilidad de la rodilla. Ocurre cuando se rompe uno o dos tercios del ligamento.
- Grado III: El área afectada presenta gran rigidez, el dolor y la inflamación son de alta intensidad. Se presenta cuando el ligamento esta roto en su totalidad.
Tratamiento
El tratamiento puede variar según la gravedad de la lesión. Para una lesión de grado I, es posible que el médico le recomiende al paciente tomar antiinflamatorio, colocarse hielo y utilizar una rodillera articulada para disminuir el dolor. Asimismo, le recomendará empezar terapia kinésica lo más pronto posible.
En el caso de un esguince de rodilla de grado II, el médico inmovilizará al paciente para ayudar al ligamento a cicatrizar. En general, este tipo de lesión se trata de forma ortopédica. Por otro lado, cuando ocurre una lesión de grado III y la rotura es completa, usualmente se necesita un tratamiento quirúrgico para ayudar no solamente a la cicatrización del ligamento, sino a que la rodilla pueda tener la estabilidad tibial necesaria para funcionar adecuadamente.
Esguince de rodilla tiempo de recuperación
El esguince de rodilla puede variar su tiempo de recuperación dependiendo del grado lesión que presente:
- Grado I: toma entre 3 y 4 semanas de recuperación.
- Grado II: requiere de 4 y 6 semanas para la recuperación.
- Grado III: toma entre 6 y 8 semanas de recuperación si no ocurre una intervención quirúrgica.
¿Qué especialistas tratan un esguince de rodilla?
Un médico general es el principal doctor al que una persona debe dirigirse si sospecha de un esguince en la rodilla. Este le indicará los principales exámenes que debe realizarse y si posteriormente debe asistir a un traumatólogo para ayudar con el diagnóstico de la lesión presentada la rodilla. El servicio de traumatología ayuda a identificar y tratar todas las áreas que pudieron verse afectadas, ya sea músculos, huesos, ligamentos y articulaciones.
Por otro lado, el fisioterapeuta será un especialista clave para recuperar la movilidad de la rodilla y la pierna lesionada. Este especialista ofrece soluciones terapéuticas para aliviar el dolor y ejercitar el área afectada para que progresivamente vuelva a caminar.
En iDoctor encontrarás todo lo necesario para cuidar tu salud y la de tus seres queridos. Por medio de esta plataforma podrás encontrar un médico cerca de ti y atender tu salud a la brevedad posible. Solicitar una cita médica es muy sencillo y si buscas una mayor inmediatez por no saber cómo actuar, cuentas con el servicio de atención las 24 horas al día. ¡Tenemos a los mejores especialistas a tu disposición!
¿Cuáles son las enfermedades comunes del corazón?
Hay muchas afecciones, así como distintos problemas, que se denominan colectivamente como enfermedades cardíacas. Si quieres conocer las enfermedades comunes del corazón sigue leyendo.
Siempre es mejor hablar con profesionales de la salud o especialista del corazón si hay sospecha de afecciones cardíacas, pues pueden aconsejarte mejor sobre el diagnóstico, detectar la patología que se presenta y tener un plan de tratamiento acoplado a tus necesidades.
Las enfermedades cardíacas u otras condiciones similares afectan a la capacidad del corazón para funcionar de forma normal.
Puede ser muy preocupante y confuso cuando a una persona le diagnostican una afección cardíaca. Sin embargo en iDoctor buscamos brindarte información y apoyo para encontrar un médico cerca de ti.
Aquí te compartimos cuáles son las enfermedades comunes del corazón que más se presentan en Europa.
Enfermedades comunes del corazón
Enfermedad coronaria
La afección cardíaca más común en Escocia es la enfermedad cardíaca coronaria. Esta se produce cuando los vasos sanguíneos del corazón, las arterias coronarias, se estrechan o se bloquean y no pueden suministrar suficiente sangre al corazón. Esto puede provocar anginas y/o ataques al corazón.
Angina de pecho
La angina es un dolor o molestia en el pecho, el brazo, el cuello, el estómago o la mandíbula que ocurre cuando el suministro de sangre al corazón se restringe debido al estrechamiento de las arterias, esta obstrucción se denomina ateroma. Sin embargo, las anginas no son una enfermedad en sí misma, sino un síntoma de enfermedades coronarias.
Las anginas son la forma en que tu corazón te dice que no está recibiendo suficiente oxígeno cuando estás haciendo ejercicio de alta intensidad o te sientes estresado. Además, muchas personas aprenden a reconocer cuánta actividad provocará un ataque de angina; esto se denomina angina estable.
Las personas que sienten un dolor de pecho inexplicable, busca atención médica urgente; necesitarás una evaluación general de tu salud.
Angina inestable
La angina inestable puede ser un dolor torácico no diagnosticado o un empeoramiento repentino de la angina existente, que ocurre cuando el suministro de sangre al corazón está severamente restringido. Estos ataques de angina suceden con mayor frecuencia y con cada vez menos actividad.
Además, estos ataques pueden ocurrir incluso en reposo o al despertarse, y pueden durar hasta 10 minutos. Las personas que sospechan de tener angina inestable deben consultar al médico con urgencia y probablemente serás ingresado en el hospital. Hasta que las pruebas confirmen el diagnóstico, a esto se le denominará Síndrome Coronario Agudo (SCA).
Ataque al corazón

Un ataque cardíaco, también conocido como infarto agudo de miocardio o IAM, ocurre cuando el suministro de sangre a una parte del músculo cardíaco se bloquea por completo. Esta es una de las enfermedades comunes del corazón que suele ser causada por una materia grasa que se desprende y forma un coágulo de sangre dentro de una arteria coronaria. Puede causar daño a la parte del músculo cardíaco que estaba irrigando esa arteria coronaria en particular.
Insuficiencia cardíaca
Una insuficiencia cardíaca ocurre cuando el bombeo del corazón no funciona de manera efectiva, el músculo cardíaco no satisfará la demanda de sangre y oxígeno a tu cuerpo, y desarrollará varios síntomas diferentes, como la fatiga y dificultad para respirar. Esto se llama insuficiencia cardíaca debido a que su corazón no funciona de manera eficiente.
Arritmia (ritmos cardíacos anormales)
El músculo cardíaco tiene su propio sistema eléctrico que ayuda a estimular los latidos del corazón, y si estas señales eléctricas se interrumpen o alteran, su corazón puede latir demasiado rápido (taquicardia), demasiado lento (bradicardia) y/o de manera irregular (arritmia).
Valvulopatías
Las válvulas se abren y cierran para regular el flujo de sangre a través del corazón, pero distintos problemas con las válvulas pueden aumentar la carga de trabajo de su corazón y pueden ejercer presión sobre el músculo cardíaco, lo que lleva a una variedad de síntomas, como:
- Dificultad para respirar.
- Tobillos hinchados.
- Fatiga.
- Dolor en el pecho (angina o palpitaciones).
- Mareos o desmayos.
- Hipertensión Arterial
Otra de las enfermedades comunes del corazón es la presión arterial alta o hipertensión. Aunque no es una enfermedad en sí misma, la hipertensión puede aumentar el riesgo de desarrollar afecciones graves, como enfermedad coronaria, ataques cardíacos y accidentes cerebrovasculares.
Condiciones cardíacas congénitas
Las condiciones cardíacas congénitas ocurren cuando hay una anomalía o defecto en la estructura del corazón de un feto en desarrollo mientras está dentro del útero de la madre. Un bebé puede nacer con uno o varios defectos. Sin embargo, algunos tipos de defectos cardíacos congénitos son potencialmente mortales, ya sea inmediatamente para el recién nacido o con el tiempo.
Enfermedades cardíacas hereditarias
Las enfermedades hereditarias pueden transmitirse de padres a hijos, estas a veces se denominan enfermedades cardíacas familiares o genéticas.
Pueden afectar a personas de cualquier edad y pueden poner en peligro la vida. La primera señal de que hay un problema suele ocurrir cuando alguien muere repentinamente sin una causa obvia. Estas afecciones son diferentes de la mayoría de las enfermedades cardíacas congénitas, aunque algunas condiciones congénitas también pueden heredarse.
Atención médica para enfermedades comunes del corazón
En iDoctor consigues atención médica para las distintas enfermedades del corazón. En nuestra web puedes solicitar una cita médica con un cardiólogo que se encuentre cerca de tu localidad, contamos con más de 25 mil en toda España. Además tenemos disponibles servicios de laboratorio médico e imagenología para que realices el examen recomendado por tu doctor.
Solicita asistencia médica online ¡Disponibilidad las 24 horas!
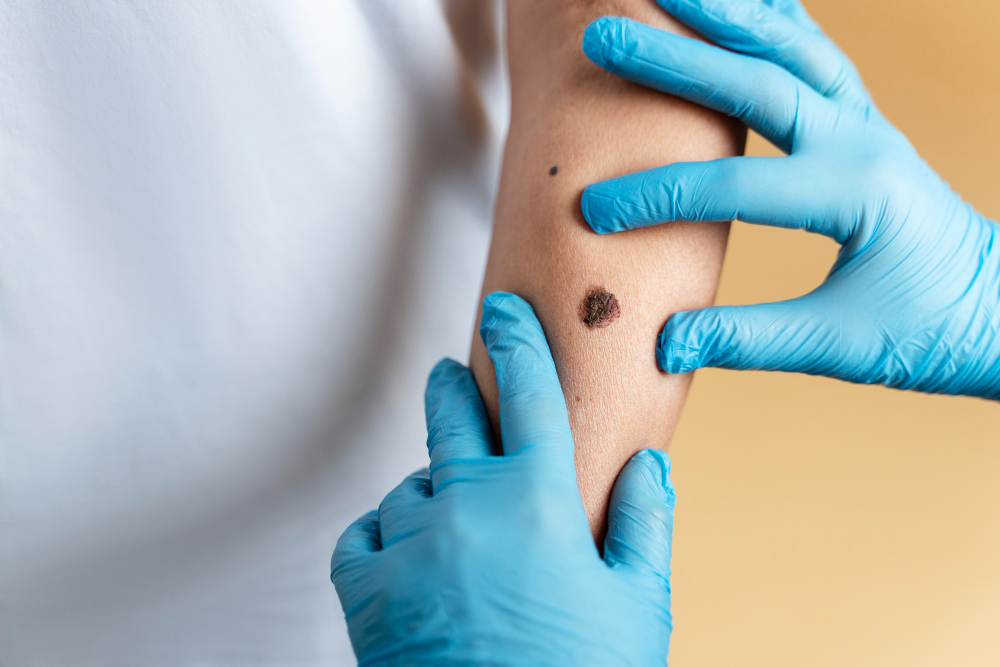
Lipoma: síntomas, causas y tratamiento
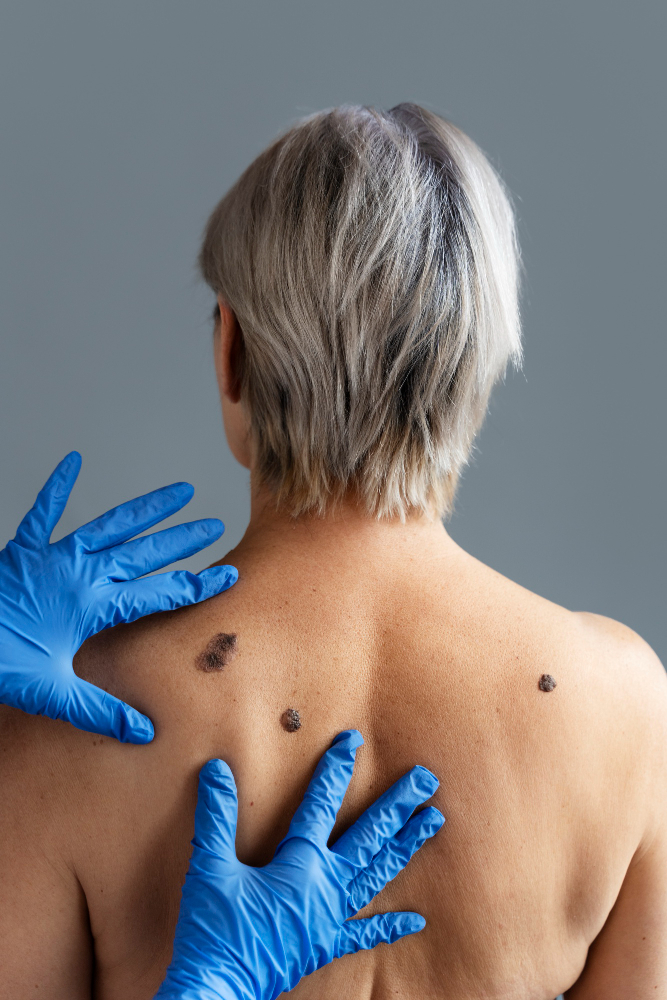
Se conoce como lipoma al bulto de grasa que crece lentamente entre la piel y la capa muscular. Por lo general un lipoma suele ser inofensivo, al tacto tiene una sensación pastosa y normalmente no causa dolor en quien lo posee. De hecho, al tocarlo con los dedos puede moverse con facilidad de un lado a otro.
Los lipomas no son cáncer, por lo general no requieren de tratamiento. Pero, en caso de un aumento de tamaño o si causa sensación de dolor los médicos recomiendan la extirpación.
Síntomas del lipoma
- Aparición de un bulto debajo de la piel
- Poseen un tamaño menor a 5 centímetros de diámetro
- Tienen una sensación suave y pastosa al tocarlos
- A veces pueden ser dolorosos
Los lipomas pueden aparecer en muslos, abdomen, brazos, espalda y cuello. Por lo general suelen tener un tamaño inferior a 5 centímetros, pero pueden crecer con el tiempo. Además, puede causar dolor si el bulto aparece en un área donde presiona muchos vasos sanguíneos o si presiona algún nervio.
Lipoma causas más comunes
En la actualidad aún no hay certeza de las causas por las que aparecen los lipomas. Pero se sospecha que existen algunos factores que pueden influir en la aparición de este problema:
- Factor genético: Las personas que padecen lipomas, tienen un su núcleo familiar a alguien que haya presentado este mismo problema.
- Tener entre 40 a 60 años: Este es el rango de edad en el que suelen aparecer los lipomas, sin embargo, pueden aparecer a cualquier edad.
- Factor patológico: las personas con enfermedades como síndrome de Gardner, Síndrome de Cowden y Enfermedad de Madelung, son más propensos a sufrir de lipomas.
- Causado por lesiones: algunos lipomas aparecen como consecuencia de haber sufrido algún golpe.
- Sobrepeso u obesidad: el lipoma como está conformado por grasa hace más propenso que lo padezcan aquellas personas con exceso de peso, pero no excluye a los individuos delgados.
Clasificación de los lipomas según su localización
Lipoma en la espalda
Los lipomas en la espalda suelen presentarse como una tumoración de tipo benigna que va creciendo de forma progresiva. El único síntoma específico que puede presentarse de forma intermitente es la inflamación o dolor donde está alojado.
Asimismo, en algunos momentos puede infectarse lo que causa enrojecimiento de la piel y el aumento de tamaño. Para esto es posible que el médico pueda recomendar la administración de antibiótico para tratar la infección. En algunos casos se pueden presentar múltiples lipomas y se le conoce como lipomatosis.
Lipomas en el brazo
Suele ser muy poco común la aparición de lipomas en el brazo o antebrazo, pero aún así es posible que pueda producirse. Durante su aparición en esta área puede ocasionar la compresión de los nervios, lo que disminuye la movilidad de la mano, los dedos y la pérdida de fuerza.
Por lo general para atender los lipomas que aparecen en el brazo el médico recomienda una cirugía. Esto se debe a que si continúa creciendo en un futuro podría causar una pérdida más notoria de la movilidad en el brazo afectado.
Lipomas en el cuello
Los lipomas en el cuello pueden variar de tamaño, en algunos casos suelen ser muy pequeños y otros pueden alcanzar un tamaño considerablemente grande. Por lo regular tienen una forma redondeada y se encuentran en las partes más superficiales de la piel por lo que se desplaza con facilidad debajo de la piel cuando se toca.
Por la molestia que puede ocasionar en el paciente el médico especialista le recomendará la extirpación para eliminar el dolor y mejorar la apariencia estética. Algunos procedimientos que se podrían recomendar son: liposucción, extirpación quirúrgica o extracción por medio de una incisión.
Lipomas en el abdomen
La aparición de lipomas en el abdomen puede ser de un tamaño muy pequeño o formarse más grandes. Se encuentran alojados en la capa superficial de la piel del abdomen por lo que al aparecer puede causar enrojecimiento donde aparece.
Asimismo, los lipomas abdominales corren mayor riesgo de infección por lo que su aumento de tamaño puede ser molesto. Para estos casos el médico recomendará la administración de antibióticos que ayuden a controlar la infección, según la condición de cada paciente.
Diagnóstico
Los pacientes por lo regular asisten al médico cuando comienzan anotar un bulto anormal en la piel. Por esta razón, el médico se encargará de realizar el diagnóstico por medio de:
- Un examen físico que le permita ver la apariencia visible y palpable del bulto.
- Extraerá una muestra de tejido por medio de una biopsia para ser analizada.
- Solicitará radiografía, resonancia magnética o una tomografía computarizada si parece estar alojado más profundo.
Si necesitas atención médica para ti o tu familia puedes hacer una cita cómodamente desde iDoctor. Tenemos disponible 25.000 profesionales en toda España para que encuentres rápidamente un médico cerca de ti. ¡Solicita hoy tu consulta médica online!
¿Qué es TSH? Una hormona importante para tus tiroides
El TSH es la hormona estimulante de la tiroides. La tiroides es una glándula que se encarga de producir hormonas que ayudan a regular la energía dentro del cuerpo, puede influir en el peso de la persona, la temperatura corporal, el estado de ánimo y hasta la fuerza muscular. El médico solicita una prueba TSH para medir la cantidad de hormona tiroidea que hay en la sangre.
¿Para qué se usa la prueba hormonal TSH?
Cuando un médico recomienda la realización de una prueba hormonal TSH busca evaluar cómo se encuentra funcionando la tiroides. Esta hormona es producida por el cerebro gracias a la glándula pituitaria pero cuando los niveles están altos o bajos podría indicar que no hay un correcto funcionamiento de la TSH.
Pruebas para evaluar el TSH

La primera prueba que se recomienda es el examen de TSH. Este es un examen que se realizará tomando una muestra de sangre. Por otro lado, el médico podría recomendarle también realizar el examen de T3 y el examen T4, ya sea libre o total.
TSH Valores normales
Los valores normales dependen del tipo de examen que se haya realizado:
- Prueba TSH: 0,37 – 5 mUI/L.
- Examen T3: 1,2 – 2,7 nmol/L.
- Examen T4: 60 – 150 nmol/L.
TSH alta (Hipotiroidismo)
Cuando una persona tiene la TSH alta es posible que pueda estar presentando hipotirodismo. Algunos de los síntomas que puede presentar son:
- Fatiga constante
- Piel seca
- Estreñimiento
- Aumento de peso
- Problemas previos de bocio o tiroides
El médico puede actuar de forma oportuna en el paciente, aunque no esté presentando síntomas y ayudarlo a regular la producción de la hormona tiroidea. Durante todo el proceso de tratamiento es probable que en más de una ocasión el paciente deba realizarse el examen para saber cómo continúa trabajando la glándula y asimismo adaptar el tratamiento según la evolución.
TSH baja (Hipertiroidismo)
Las personas que presentan TSH baja pueden estar presentando hipertiroidismo, una patología que se produce cuando la glándula de la tiroides envía más hormonas de lo que el cuerpo necesita. Algunos síntomas que se presentan son:
- Agrandamiento de la tiroides (bocio)
- Debilidad muscular
- Nerviosismo o irritabilidad
- Pérdida de peso
- Dificultad para dormir
- Temblores en las manos
- Problemas para tolerar el calor
- Latidos cardíacos que son irregulares
- Diarrea o evacuaciones frecuentes
- Cambios de humor
- Fatiga
Una persona con hipertiroidismo puede tener dificultad para controlar diversas funciones regulares del cuerpo, la digestión, su estado de ánimo, la respiración y hasta la frecuencia cardíaca. El médico para realizar un diagnóstico solicitará las pruebas TSH, T3 y T4 más una ecografía en la tiroides, de esta manera podrá dar con el tratamiento más preciso.
Prueba TSH en España
Para realizar la prueba TSH el profesional de la salud va a extraer una muestra de sangre por medio de una pequeña aguja. Es posible sentir una pequeña molestia, pero dura muy poco tiempo y el procedimiento es bastante rápido.
Este tipo de examen no requiere de ninguna preparación previa. Aunque puede consultarle a su médico de cabecera si es necesario para el examen mantenerse en ayuno por varias horas antes de la prueba.
Si necesitas realizar un examen TSH en España en iDoctor encontrarás un centro de salud que ofrezca este servicio y que se encuentre más cerca de ti. Actualmente contamos con más de 5.000 centros médicos en toda España para que compares precios en los servicios y optes por aquel que se adapte a tus necesidades.
¿Tienes dudas sobre el centro médico o el examen que buscas? No te preocupes, contamos con un servicio de atención médica las 24 horas al día a tu servicio. Ya sea una emergencia o una cita médica de rutina, en iDoctor encontrarás el servicio de salud que necesitas y a un precio al alcance de tu bolsillo.

Pruebas de cribado para enfermedades comunes
Las pruebas de cribado buscan diagnosticar posibles problemas de salud o enfermedades que no presentan ningún signo de malestar. Conoce más detalles sobre estas pruebas y para qué ocasiones el médico puede recomendarla.
¿Qué es una prueba de cribado?
Las pruebas de cribado se realizan para detectar posibles trastornos de salud o enfermedades en personas que no presentan ningún síntoma. El objetivo para reducir el riesgo de enfermedades es detectarlas lo suficientemente temprano para tratarlas con mayor eficacia, cambiar el estilo de vida y mantener la vigilancia.
Las pruebas de cribado no se consideran diagnósticas, sino que se usan para identificar un subconjunto de la población que debe someterse a pruebas adicionales para determinar la presencia o ausencia de enfermedades.
¿Cuándo es útil una prueba de cribado?
Lo que hace que una prueba de cribado sea valiosa es su capacidad para detectar posibles enfermedades, al tiempo que minimiza los resultados poco claros, ambiguos o confusos. Sin embargo, aunque las pruebas de cribado no son 100 % precisas en todos los casos, es recomendable realizarlas cuando se lo recomiende su doctor, a no realizarlas en absoluto.
No obstante, algunas pruebas de cribado, cuando se usan en personas que no tienen un alto riesgo de enfermedad, o cuando se analizan enfermedades muy raras, pueden dar más problemas que soluciones.
Tipos de pruebas cribado comunes
Asegúrese de consultar a su doctor sobre el momento y la frecuencia apropiada para las pruebas de cribado según su edad, estado general de salud e historial médico. Estos son algunos ejemplos comunes de pruebas de cribado:
Mediciones de colesterol
El colesterol es una sustancia cerosa que se puede encontrar en todas las partes del cuerpo y que ayuda en la producción de membranas celulares, algunas hormonas y vitamina D. El colesterol en sangre proviene de 2 fuentes: de alimentos ingeridos y de la producción en el hígado. Sin embargo, el hígado por sí solo produce todo el colesterol que el cuerpo necesita.
El colesterol y otras grasas se transportan por el torrente sanguíneo en forma de partículas esféricas, llamadas lipoproteínas. Las 2 lipoproteínas más conocidas son las lipoproteínas de baja densidad (LDL), conocido como colesterol “malo”, y las lipoproteínas de alta densidad (HDL), conocido como colesterol “bueno.”
La prueba de colesterol se realiza mediante un análisis de sangre. Las personas con niveles altos de colesterol tienen un mayor riesgo de Enfermedad Cardiovascular (ECV) que aquellas con niveles normales; sin embargo, diversos estudios han demostrado que estas personas con colesterol alto pueden reducir su riesgo de enfermedad cardíaca al reducir su nivel de colesterol.
Pero, es importante comprender que podemos tener enfermedades cardíacas incluso con niveles de colesterol normales.
Prueba de sangre oculta en heces
La sangre oculta en heces se detecta mediante análisis microscópico o mediante pruebas químicas de hemoglobina (sangre) en las heces. Esta prueba requiere la recolección de 3 muestras de heces que se examinan minuciosamente bajo el microscopio en busca de sangre.
Las personas con sangre en las heces pueden tener un crecimiento canceroso indicativo de cáncer colorrectal. Sin embargo, es importante comprender que cuando hay sangre en una muestra de heces, puede deberse a otros factores no cancerosos, como ciertos medicamentos o alimentos, hemorragia gastrointestinal o hemorroides.
Muchas organizaciones, incluida la Sociedad Estadounidense del Cáncer, recomiendan hacerse la prueba a partir de los 50 años.
Prueba de Papanicolaou (también llamada frotis de Papanicolaou)
Las pruebas de Papanicolaou se realizan en mujeres mediante muestras de células tomadas del cuello uterino para buscar cambios celulares indicativos de cáncer de útero. La prueba de Papanicolaou es una prueba de cribado que se realiza principalmente en mujeres sexualmente activas y menores de 65 años, y que sirve para detectar el cáncer en una etapa en la que a menudo no hay síntomas.
Es importante comprender que una prueba de Papanicolaou a veces puede denominarse “anormal,” pero esto no significa que se tenga cáncer de útero. Algunas organizaciones también recomiendan el cribado del VPH (Virus del Papiloma Humano) en ciertas poblaciones durante la prueba de Papanicolaou.
Antígeno Prostático Específico (PSA)
Este análisis de sangre mide los niveles de Antígeno Prostático Específico (PSA, por sus siglas en inglés) en la sangre. Los antígenos son sustancias que provocan respuestas en el sistema inmunitario de una persona y que, en presencia de cáncer de próstata, los niveles del antígeno prostático específico pueden elevarse.
Sin embargo, es importante entender que otras afecciones prostáticas benignas también pueden elevar el PSA, como la hiperplasia benigna prostática (HBP), que es una inflamación no cancerosa de la próstata.
Pero, la prueba de PSA no se recomienda para todos los hombres y existe una controversia considerable sobre el papel de esta prueba, y algunas organizaciones, recomiendan directamente que no se realicen. Los pros y contras de la prueba de PSA siempre deben discutirse con su doctor antes de realizarse, ya que algunas de las desventajas que incluye son pruebas y procedimientos innecesarios, costes elevados y un aumento significativo de la ansiedad.
Mamografía
Muchas organizaciones recomiendan una mamografía cribadora para prevenir el Cáncer de Mama. Los médicos recomiendan a las mujeres realizarse esta prueba a partir de los 30 años de edad, al menos una vez al mes. En otros casos el ginecólogo puede recomendar esta prueba antes si la paciente tiene familiares cercanos que han padecido de cáncer de mama.
Colonoscopia
Muchas organizaciones recomiendan el cribado de cáncer de colon o pólipos de colon a los 50 años, o incluso antes si tiene antecedentes familiares u otros factores de riesgo. Este procedimiento puede causar temor o ansiedad en los pacientes masculinos por lo que es aconsejable hablar con su médico para que le asesore sobre esta prueba.
Diabetes o Prediabetes
La Asociación Estadounidense de Diabetes (ADA, por sus siglas en inglés) recomienda que todos los adultos se hagan pruebas de cribado de diabetes o prediabetes a partir de los 45 años, independientemente del peso. Sin embargo, en caso de sobrepeso, obesidad u otros factores de riesgo adicionales para la diabetes, esta prueba de cribado es muy recomendable, incluso para personas sin síntomas de diabetes.
Consulte a su doctor con respecto a todos estos y otros tipos de pruebas de cribado. El médico le recomendará realizarse uno o varios exámenes según su condición médica. Cada paciente es único y las pruebas de cribado deben realizarse únicamente cuando existen riesgos de una enfermedad pero aún no aparecen los síntomas.

Qué es una gastroscopía y preparación para el paciente
La gastroscopía es un examen que se realiza para ver la parte alta del tubo digestivo. El médico utiliza un gastroscopio que se introduce por la boca para revisar el esófago, estómago y duodeno. Al momento de realizar el examen se coloca un tubo flexible con una luz y una pequeña cámara para ver observar se existen lesiones, tomar muestras para biopsias y ofrecer un tratamiento si existe alguna enfermedad presente.
Para realizar una gastroscopía en algunos casos se coloca sedación al paciente para que pueda estar tranquilo durante el procedimiento y no recuerde nada. Esta sedación es leve y permite que el paciente pueda despertarse rápidamente luego de terminado el examen. Este estudio es lo más recomendado por los especialistas cuando una persona presenta síntomas de reflujo gastroesofágico.
¿Por qué se realiza una gastroscopía?
La prueba gastroscopía se realiza cuando el médico sospecha de alguna patología en el estómago o el duodeno. También cuando el paciente presenta dolor abdominal, dificultad para tragar, náuseas, acidez o ardor. Por medio de este examen se puede detectar si existen presencia de bacterias, pólipos y tumores.
Por medio de una pequeña extracción de muestras de la mucosa el especialista puede determinar la patología que presenta el paciente. Asimismo, facilita la cauterización de úlceras sin la necesidad de realizar una cirugía abierta.
Algunas de las razones principales por las que se realiza una gastroscopía son:
- Se presentan vómitos con sangre.
- Aparecen problemas como esofagitis, estrechamiento del esófago o tumores.
- Se tiene diagnóstico de hernia de hiato o reflujo gastroesofágico.
- Se sospecha de anemia ferropénica
- Presenta cirrosis hepática
- Aparecen problemas como dolor abdominal, vómitos, pérdida de peso o malestar al tragar sin motivo aparente.
- Presencia de heces negras.
- Ha tenido un diagnóstico de infección por bacteria Helicobacter Pylori e incluso tumores digestivos.
- Se estudia problemas como gastritis, úlcera gástrica o tumores en el estómago.
- Presenta una enfermedad en el páncreas o vesícula biliar.
¿Cómo es su preparación?
Una persona que debe realizarse una gastroscopía debe prepararse para asistir es día en ayunas. Debe estar al menos 8 horas antes sin haber comido nada y solo haber ingerido agua 2 horas antes. Asimismo, se le recomienda al paciente no fumar antes de la prueba.
En caso que el médico considere realizar una prueba gastroscopía de forma urgente, se puede realizar, aunque el paciente no se encuentre en ayuno. El especialista le indicará cómo se desarrollará el examen.
Por otro lado, en el caso de aquellas personas que requieran tomar un medicamento para tratar una patología deberán comunicarlo al gastroenterólogo sobre todo si toma anticoagulantes o antiagregantes.
La prueba gastroscopía no es dolorosa. Puede causar molestia en la garganta ya que al introducir el endoscopio puede generar una sensación de nauseas. Es posible que también sienta que su cuerpo acumula gases en el abdomen, pero es debido a que el aparato utiliza aire para funcionar. Al finalizar el examen desaparecerán los síntomas y podrá comer en poco tiempo o cuando su médico lo indique.
¿Cómo se hace este estudio?
- El doctor le explicará previamente lo que hará y cómo hacer para tener una mayor tolerancia a la incomodidad.
- Se coloca una boquilla en una posición cómoda para proteger la dentadura del paciente.
- El médico introduce por la boca el gastroscopio. El aparato no causa ningún dolor ni interrumpe la respiración.
- Se realiza una exploración por unos 2 o 5 minutos y se remueve luego el gastrocopio.
- En algunos casos se puede colocar sedación si la persona se encuentra muy nerviosa.
En iDoctor tenemos las pruebas que necesitas para cuidar de tu salud y la de tus seres queridos. Puedes hacer una solicitud de cita online para gastroscopía y también pagar desde la comodidad de tu hogar. Aquí encontrarás más de 5.000 centros en todas las localidades de España ¡Consigue el centro médico más cerca de ti!
Resonancia magnética o TAC ¿Cuál es la diferencia?
Si te han mandado una resonancia o un TAC, puede que tengas algunas preguntas. Aunque las radiografías convencionales aún se usan para obtener imágenes del interior del cuerpo de un paciente, es posible obtener imágenes más detalladas con la tecnología de hoy en día.
Algunas de las técnicas imagenológicas más comunes son la imagen por resonancia magnética (IMR) o la tomografía computarizada (TAC). La diferencia entre ambas reside en cómo funciona la maquinaria y qué parte del cuerpo se va a examinar y por qué.
¿Qué es una resonancia magnética?
IRM son las siglas de «imagen por resonancia magnética». Una resonancia magnética utiliza un campo magnético junto con ondas de radiofrecuencia para tomar imágenes detalladas del interior de tu cuerpo. Estas imágenes se amontonan unas encima de otras para que los radiólogos puedan entender mejor el interior del cuerpo del paciente.
Las resonancias suelen usarse para tomar una imagen de:
- Las articulaciones.
- Las muñecas.
- Los tobillos.
- Los senos.
- Los vasos sanguíneos.
- Algunos órganos como el corazón, el cerebro y los riñones.
¿Qué es un TAC?
TC o TAC son las siglas de «tomografía computarizada» o «tomografía axial computarizada». Un TAC toma una serie de radiografías alrededor de tu cuerpo y utiliza un ordenador para reconstruir imágenes transversales en dos dimensiones, o «cortes», de la zona que se quiere observar.
Una vez superpuestas, estas imágenes bidimensionales permiten reconstruir una imágen en tres dimensiones, lo que proporciona una imagen final mucho más detallada que la de una radiografía convencional.
Se suelen usar para examinar músculos, huesos y tumores y para identificar hemorragias internas.
Un escáner de tomografía está formado por una estructura con forma de donut llamada «gantry» que gira en torno al paciente. En cambio, un equipo de IRM suele rodear al paciente por completo al tratarse de una bobina cerrada por un extremo.
Las diferencias entre una resonancia magnética y un TAC
La principal diferencia entre ambas pruebas es que las resonancias magnéticas emplean ondas de radiofrecuencia mientras que las tomografías computarizadas emplean rayos X.
Otras diferencias son las siguientes:
- Una resonancia suele costar más que un TAC.
- Un TAC suele generar menos ruido y ser más cómodo.
- Una resonancia puede llevar más tiempo que un TAC. Aunque la duración de la prueba depende de la parte del cuerpo que se vaya a escanear, una resonancia puede llevar entre 10 minutos y una hora. El tiempo medio de duración de una resonancia es de 40 minutos.
- Las resonancias pueden llegar a mostrar más detalles.
- Las tomografías computarizadas exponen al paciente a radiación. Las resonancias no.
- Los escáneres de tomografía son menos problemáticos para aquellos pacientes a los que no les gusta estar en espacios cerrados puesto que no rodean al paciente por completo. Esto se debe a que el «gantry», la estructura con forma de donut, gira alrededor del paciente. Sin embargo, un equipo de IRM rodea al paciente por completo y puede que una gran parte del cuerpo deba estar dentro para obtener la imagen. También existen equipos de IRM abiertos para aquellos pacientes a los que les preocupa estar encerrados.
Las similitudes entre ambas técnicas imagenológicas
Hay varias similitudes entre ambas técnicas. En primer lugar, ambas tienen sus riesgos, como estar expuesto a radiación durante una resonancia magnética. En algunos casos, puede que haga falta usar un contraste, pero algunos pacientes pueden tener reacciones alérgicas.
Asimismo, ambos sirven para identificar y controlar un cáncer dependiendo de su ubicación. Por último, ambas pruebas pueden ser angustiosas para aquellos pacientes a los que les preocupa estar en espacios cerrados. No obstante, hay varias maneras de calmar a dichos pacientes.
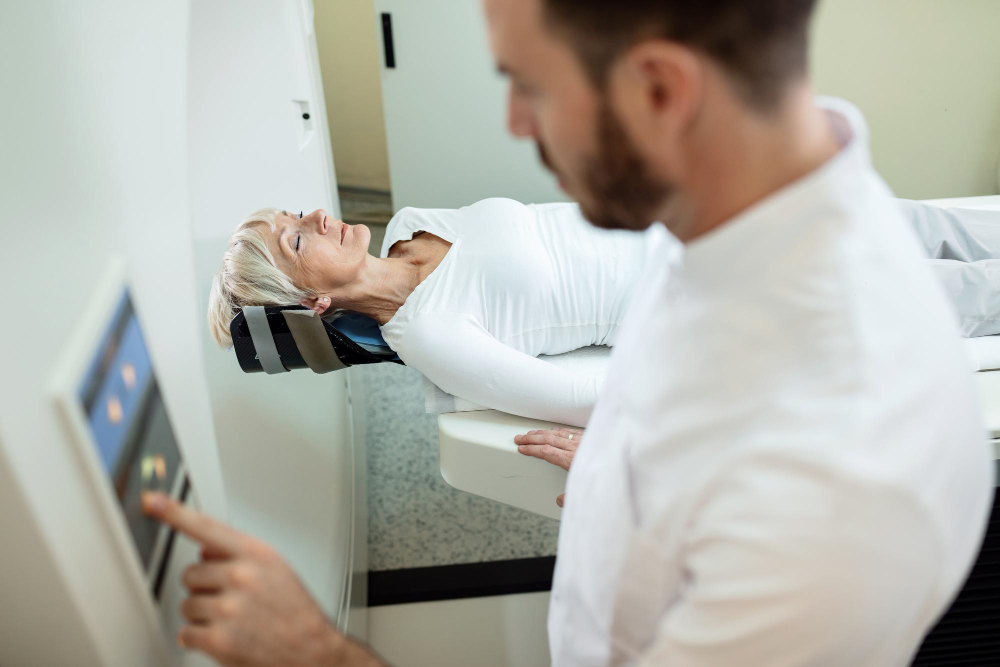
¿Qué es el TAC y para qué sirve?
Una «tomografía computarizada» (TC) o «tomografía axial computarizada» (TAC) permite a los médicos ver el interior del cuerpo de un paciente. Utiliza rayos X junto con un ordenador para reconstruir imágenes de órganos, huesos y otros tejidos. Muestra más detalle que una radiografía corriente.
Se puede realizar un TAC de cualquier parte del cuerpo. El procedimiento no lleva mucho tiempo y es completamente indoloro.
¿Cómo funciona un TAC?
Un escáner de tomografía utiliza rayos X que giran en torno a la parte del cuerpo que se desea escanear. Este escaneo permite obtener una serie de cortes desde diferentes ángulos.
Un ordenador se encarga de utilizar esta información para reconstruir una imagen transversal de todos los cortes. Como si se tratase de una rebanada de pan, este escáner bidimensional «corta» una imagen del interior del cuerpo del paciente.
Este proceso se repite para producir una serie de cortes o secciones que el ordenador superpone para reconstruir una imagen detallada de los órganos, huesos o vasos sanguíneos del paciente. Por ejemplo, un cirujano puede emplear este tipo de escaneo para ver un tumor desde todos los ángulos antes de una operación.
¿Cómo se hace un TAC?
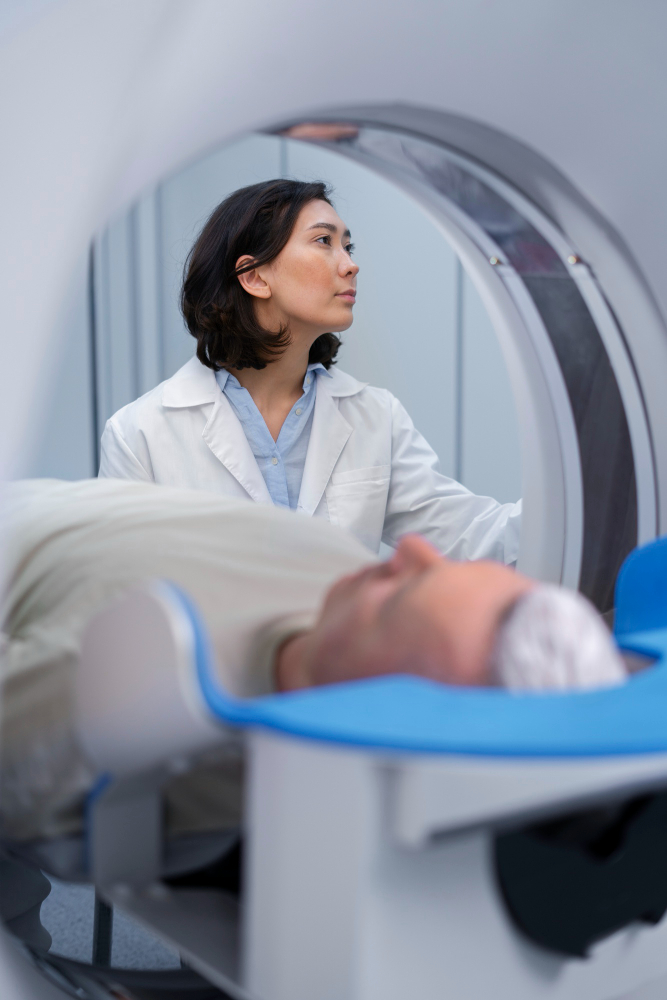
Un técnico de radiología se encarga de hacer el TAC. Durante el proceso, tendrás que tumbarte en una camilla dentro de la máquina grande con forma de donut que se encarga del TAC. Conforme la camilla se desplaza a través del escáner, los rayos X van girando alrededor de tu cuerpo.
Es normal que escuches algunos ruidos y zumbidos procedentes de la máquina. Además, se te pedirá que permanezcas quieto puesto que cualquier movimiento puede difuminar la imagen. En algunas ocasiones puede que tengas que contener la respiración.
La duración de la prueba depende de la parte del cuerpo que se vaya a escanear puede durar entre un par de minutos y media hora. En la mayoría de los casos, podrás volver a casa el mismo día de la prueba.
¿Para qué se utilizan?
- Los médicos mandan un TAC por cualquiera de las siguientes razones:
- Para detectar problemas óseos y de articulaciones como las fracturas óseas y los tumores.
- Para registrar cualquier cambio en un cáncer, en enfermedades cardiovasculares, enfisemas, o masas hepáticas.
- Para observar lesiones y hemorragias internas como las causadas por un accidente.
- Para ubicar un tumor, un coágulo, una hipervolemia, o una infección.
- Para dirigir el tratamiento o los procedimientos a los que se debe someter a un paciente, ya sean biopsias, cirugías, o radioterapia.
- Para comparar TACs y determinar si un tratamiento está surtiendo efecto. Por ejemplo, un TAC de un tumor durante diferentes fases de quimioterapia o radiación puede mostrar si el tumor está respondiendo a dichos tratamientos.
¿Qué es un TAC con contraste?
En un TAC las sustancias más espesas como los huesos son fáciles de ver. Sin embargo, los tejidos más finos no se notan con tanta claridad ya que suelen aparecer borrosos en la imagen.
¿Cómo se puede ver? Se suele utilizar un medio de contraste, el cual se encarga de bloquear los rayos X para que la zona a escanear aparezca en blanco en la imagen. De esta forma, se resaltan vasos sanguíneos, algunos órganos y otras estructuras.
Los medios de contraste suelen estar hechos de yodo o de sulfato de bario. Estos fármacos se suministran de las siguientes maneras:
- Mediante inyección: el contraste se inyecta directamente en vena. Este método se suele emplear para resaltar los vasos sanguíneos, el aparato urinario y la vesícula biliar.
- Por vía oral: el contraste se ingiere junto con algún líquido para mejorar la imagen del sistema digestivo, el camino que sigue la comida a través del cuerpo.
- Por enema: si se va a escanear el intestino, el medio de contraste se inserta por el recto.
Tras un TAC con contraste, hay que beber mucho líquido para ayudar a los riñones a expulsar el contraste del organismo.
¿Existen riesgos?
Al utilizar rayos X, un TAC produce radiación ionizante. Este tipo de radiación puede llegar a dañar tu ADN y a producir cáncer. No obstante, el riesgo es mínimo y la probabilidad de padecerlo a causa de un TAC es 1 entre 2.000.
Aun así, los efectos de la radiación se acumulan con el paso del tiempo. El riesgo aumenta con cada TAC al que te sometes. Es recomendable hablar con tu médico sobre los posibles beneficios y peligros de esta prueba y preguntar si es necesario que se te haga un TAC.
La radiación ionizante es más peligrosa para los niños. Esto se debe a que aún están en edad de crecimiento. También tienen más años para exponerse a la radiación. Antes de la prueba, es recomendable que preguntes al médico o al técnico de radiología si han configurado el escáner de tomografía para un niño.
También deberías avisar a tu médico de cabecera si estás embarazada. En caso de que se vaya a escanear la zona de tu estómago, tu doctor te puede recomendar una exploración que no emplee radiación, como una ecografía abdominal.
¿Cuáles son los efectos secundarios?
Algunas personas son alérgicas a los medios de contraste. En la mayoría de los casos, la reacción es leve. Puede causar picazón y algún sarpullido. En muy pocos casos causa alguna reacción mortal. Por este motivo, puede que se te deje en observación un rato después del TAC. Informa a tu médico si tienes alergia a algún medicamento, al marisco o al yodo.
Si tienes diabetes, tu médico también debería saber si estás tomando metformina para ver si deberías dejar de tomar tu medicación antes o después de la prueba.
Aunque es poco común, los medios de contraste pueden causar problemas hepáticos. Avisa a tu doctor si tienes algún problema hepático antes de hacerte un TAC.

¿Es dolorosa una colonoscopia?
Una colonoscopia es tanto un examen diagnóstico como un procedimiento terapéutico para examinar y tratar el recto, el colon, y la porción terminal del íleon. Quieres saber si es dolorosa una colonoscopia, aquí te contamos.
¿Es dolorosa una colonoscopia?
Por lo general, las colonoscopias no causan dolor y los pacientes no sienten nada. La mayoría de las colonoscopias se llevan a cabo usando «sedación intravenosa» o «sedación crepuscular» que genera somnolencia pero permite a los pacientes estar cómodos y seguir respirando por su cuenta. El calmante usado más comúnmente en las colonoscopias también tiene un ligero efecto de amnesia, por lo que la mayoría de los pacientes ni siquiera recuerda la prueba.
¿Cómo se realizan las colonoscopias?
Las colonoscopias se realizan con un colonoscopio, un instrumento flexible y dirigible que se usa para evaluar todo el colon (en el intestino grueso).
¿Para qué se utiliza una colonoscopia?
Habitualmente, las colonoscopias se emplean para detectar cáncer rectal y de colon. Se recomienda hacer una colonoscopia para detectar cáncer colorrectal en adultos sin factores de riesgo a partir de los 50 años de edad. Algunos factores de riesgo de cáncer colorrectal son los siguientes:
- Ser hombre.
- Ser de etnicidad afroamericana.
- Tener antecedentes familiares de cáncer colorrectal o de pólipos.
- Tener antecedentes de enfermedad inflamatoria intestinal (EII) como colitis ulcerosa.
- Tener síndrome de Lynch o cualquier otro trastorno genético que aumente el riesgo de tener cáncer colorrectal.
- Tener sobrepeso.
- Fumar.
¿Qué diagnostica la colonoscopia?

Las colonoscopias también se usan para diagnosticar trastornos gastrointestinales como:
- El cáncer de colon.
- Los pólipos de colon.
- La diverticulosis.
- La enfermedad inflamatoria intestinal (EII)
Las colonoscopias también sirven para determinar la causa de:
- Hemorragias gastrointestinales.
- Hemorragias rectales.
- Cambios de hábitos intestinales como la diarrea.
- Dolor abdominal.
- Obstrucciones.
- Radiografías o tomografías computarizadas anómalas.
- Pérdidas de peso sin explicación.
Las colonoscopias también sirven como terapia y tratamiento para:
- Extirpar pólipos.
- Controlar hemorragias.
¿Cómo hay que prepararse para una colonoscopia?
Antes de la colonoscopia, los pacientes reciben instrucciones de preparación intestinal que tienen que seguir desde casa antes de la prueba para vaciar su intestino. La preparación intestinal causa diarrea y se recomienda a los pacientes no alejarse mucho del baño.
Este proceso de preparación puede ser muy desagradable y muchos pacientes lo consideran peor que la prueba en sí. No obstante, es muy importante vaciar el intestino para que el médico pueda visualizar el revestimiento del colon.
Se recomienda a los pacientes seguir una dieta de líquidos claros entre 1 y 3 días antes de la prueba. Esto incluye:
- Consomé o caldo sin grasa.
- Gelatinas con sabor a limón, lima, o naranja (evitar bebidas y gelatinas de color rojizo o morado).
- Bebidas deportivas con sabor a limón, lima, o naranja.
- Jugos de fruta colado como los de manzana o de uva blanca (evitar el zumo de naranja).
- Agua.
También se recetan laxantes:
- Hay diferentes combinaciones de laxantes que se pueden recetar.
- Los pacientes suelen tener que tomar una gran cantidad de laxantes, a menudo 4,5 litros, la noche anterior a la prueba y la mañana de la prueba.
- Puede que se recete un enema.
¿Cómo se realiza una colonoscopia?
Las colonoscopias suelen ser realizadas por especialistas del tracto digestivo llamados «gastroenterólogos». La prueba se lleva a cabo en un hospital o en un ambulatorio y lleva entre 30 y 60 minutos.
Se administran calmantes, anestesia, o analgésicos por vía intravenosa. El paciente se tumba en una mesa y el doctor introduce el colonoscopio a través del ano hasta el recto y el colon.
El colonoscopio infla el interior del intestino grueso (colon) con aire para conseguir mejor visibilidad y la cámara envía una imagen de vídeo al monitor que permite al doctor examinar el intestino grueso.
Si se encuentran pólipos, puede que se extraigan. Además, puede que se lleve a cabo una biopsia si se encuentra tejido anormal, luego el tubo se retira cuando acaba la prueba.
Después de una colonoscopia el paciente:
- Se quedará en el hospital o el ambulatorio durante 1 o 2 horas después del procedimiento para esperar a que se pasen los efectos de la anestesia.
- Debería tener a alguien que le lleve a casa puesto que no podrá conducir inmediatamente después del procedimiento.
- Podrá retomar una dieta normal al día siguiente.
¿Cuáles son los riesgos y complicaciones de una colonoscopia?
Normalmente las colonoscopias son un procedimiento muy seguro y las complicaciones no son comunes. Estas incluyen:
- Problemas respiratorios y cardíacos como reacción al calmante.
- Perforación del colon que requiera cirugía.
- Sangrado de pólipos a causa del procedimiento de extracción , lo cual haría necesario hospitalizar al paciente y realizar transfusiones de sangre.
- Dolor abdominal agudo.
- Muerte (de forma muy excepcional).
